หลายคนอาจจะคิดว่า.....
"จริยธรรมการวิจัยในคน... เหรอ?
...ไม่เห็นจะเกี่ยวกับฉันเลย"
"ฉันไม่ใช่คนทำวิจัยนะ จะรู้ไปทำไม?"
.......
แต่เชื่อเถอะ!!! บางทีคุร หรือ ญาติของคุณ อาจตกเป็นหนูทดลองโดยไม่รู้ตัว!!!
เช่น กรณีที่แพทย์ หรือพยาบาล ที่แอบทำวิจัยในคนไข้โดยไม่ผ่านจริยธรรมมีอยู่จริง!!!!
(เดี๋ยวจะทยอยแอบเล่าให้ฟังนะฮะ^^)
........
สำหรับตอนนี้จะขอเล่าให้ฟังก่อนว่า.....
ในสมัยก่อนนั้น.... ไม่มีใคร หรือ องค์ใด กำหนดหรือควบคุมให้มี "จริยธรรมการวิจัยในคน"
หมอ หรือ พยาบาล หรือเจ้าหน้าที่คนไหนอยากทำ!..... ทำ!!!!
ยกตัวอย่างให้เห็นกันอย่างชัดๆ เลย คือ....
ในสมัยสงครามโลกครั้งที่ 2 หมอนาซี จับเชลยศึกมาทำการทดลองทางการแพทย์ เช่น จับนักโทษลงแช่ในน้ำแข็งแล้วดูความอึด หรือ จับนักโทษมาทำให้เป็นแผลเหมือนกับแผลของทหารออกศึกเพื่อแสวงหาวิธีการรักษา เป็นต้น
........
หมอนาซีทำวิจัยโดยไม่ได้ขอความยินยอม จากเชลยศึกแม้แต่น้อย....
เชลยบางคนตาย......
บางคนพิการตลอดชีวิต.....
บางคนแม้รอดชีวิต... แต่แผลในจิตใจอาจยากเกินกว่าจะรักษา...
ดังนั้น ในกรณีของนาซี จึงทำให้เกิด "The Nuremberg Code" หรือ กฎนูเรมเบิร์ก ซึ่งเป็นเกณฑ์จริยธรรมสากลสำหรับการวิจัยในมนุษย์ ที่มีขึ้นเป็นครั้งแรก
......
อ้างอิง : เอกสารประกอบการบรรยาย เรื่อง “History of research Ethics Origin of International Guidelines” โดย ชมรมจริยธรรมการวิจัยในคนแห่งประเทศไทย

ทีนี้ เรามาทำความรู้จัก "จริยธรรมการวิจัยในคน" ที่สำคัญ (เอาเฉพาะหลักๆ กันดีกว่านะฮะ^^)
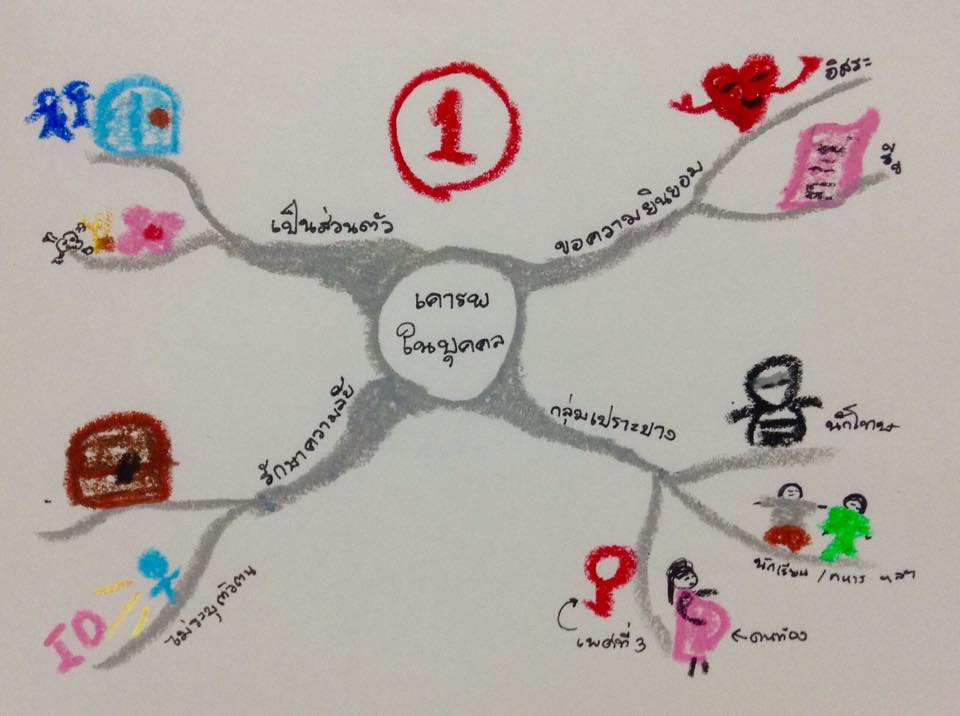
ข้อที่ (1) หลักความเคารพในบุคคล ประกอบด้วย
1. 1 ต้องขอความยินยอมจากคนไข้ก่อนทำวิจัย ซึ่งการขอความยินยอมนั้นจะต้องไม่เป็นการบังคับ กดดัน คนไข้มีอิสระในการตัดสินใจ และคนไข้จะต้องรู้และเข้าใจ กระบวนการวิจัยทั้งหมดเสียก่อน ---->เพราะฉะนั้น ถ้านอนๆ อยู่ใน รพ. ดีๆ แล้วมีเจ้าหน้าที่ หรือบุคคลใดๆ มาขอให้เรา "ลงชื่อ" หรือ กระทำการใดๆ ที่นอกเหนือจากการรักษา "ถ้ายังไม่เข้าใจทะลุปรุโปร่ง ให้ถาม ถามจนเข้าใจ และเมื่อเข้าใจแล้ว.... เรายอมรับข้อตกลงนั้นได้หรือไม่?" เพราะในบางงานวิจัย... ผู้เข้าร่วมงานวิจัยจะต้องมาให้ข้อมูลกับแพทย์ผู้วิจัยเป็นระยะๆ. (คือ ต่อให้คุณหายดีแล้ว แต่ทีมวิจัยยังต้องการข้อมูลจากคุณ)..... ถ้าบ้านคนไข้อยู่ห่างจาก โรงพยาบาลสัก 100 กิโลเมตร เงินค่ารถค่าเรือก็ไม่ค่อยจะมี ต้องทำงงทำงาน ถ้ามีความลำบากก็ปฏิเสธไปเลยครับท่าน!!!! และไม่ต้องกลัวว่า "หมอจะโกรธ" "พยาบาลจะไม่พูดด้วย" เพราะในใบขอความยินยอมทุกฉบับระบุเอาไว้ว่า "หากท่านปฏิเสธการเข้าร่วม ก็จะไม่มีผลใดๆ ต่อการรักษา"
1.2 ต้องให้ความเป็นส่วนตัวกับ คนไข้. ----> ในส่วนนี้เป็นความตระหนักของผู้วิจัยเอง ที่จะต้องมีการจัดสถานที่ให้ผู้เข้าร่วมวิจัยรู้สึกว่าปลอดภัย เช่น จัดห้องตรวจร่างกายให้เหมาะสม. ถ้าเป็นการทำวิจัยในคนไข้โรคเอดส์ ก็อาจจะตั้งชื่อคลินิกให้เป็นรหัสลับ เช่น คลินิก LOVELY ก็ว่ากันไป
1.3 ต้องรักษาความลับ คือ ข้อมูลของคนไข้ทุกอย่างต้องอยู่ในที่ปิดล็อก เข้าถึงยาก ---> อย่างที่บอกกันหล่ะฮะ... การวิจัยทางการแพทย์จริงๆ พวกไข้ หวัด ธรรมดาๆ เขาไม่ทำกันหรอกฮะ... =.=; .... ส่วนใหญ่ที่เขาจะทำ คือ เป็นโรคร้ายแรง ไม่มีวิธีการรักษาและป้องกัน แพร่กระจายเชื้อได้ง่าย ดังนั้น หมอ พยาบาล หรือเจ้าหน้าที่ที่ทำวิจัย จะต้อง "รักษาข้อมูลของคนไข้" อย่างดีที่สุด เพราะถ้าข้อมูลเหล่านี้หลุดออกไปจะทำให้ส่งผลกระทบต่อคนไข้ เช่น อาจจะถูกให้ออกจากงาน เพราะป่วยเป็นโรคที่สังคมรังเกียจ ฯลฯ
1.4 คำนึงกลุ่มเปราะบาง. กลุ่มเปราะบาง คือ กลุ่มที่ไร้อำนาจในการปกป้องตนเอง. หรืออ่อนไหวทางสังคมเช่น. เด็กกำพร้า. หญิงตั้งครรภ์ไม่พร้อม. รักร่วมเพศ นักเรียน ทหารตำรวจ ----> กลุ่มเหล่านี้จะต้องให้การปกป้องทางด้านจริยธรรมเป็นพิเศษ
ข้อที่ (2) หลักคุณประโยชน์ ไม่ก่ออันตราย
แพทย์ผู้ทำวิจัยจะต้องชั่งน้ำหนักระหว่าง...
"ผลประโยชน์" ที่เกิดขึ้น กับ "ความเสี่ยง" ที่ส่งผลต่ออาสาสมัคร
........
หากความเสี่ยงมีมากกว่า..... งานวิจัยชิ้นนั้นจะไม่สามารถทำได้....
......
ก่อนที่แพทย์และทีมวิจัยจะทำการวิจัยใดๆ จะต้องส่ง "เค้าโครงร่างงานวิจัย" หรือ "proposal" ให้ EC หรือ คณะกรรมการจริยธรรมการวิจัยในคน พิจารณาก่อน ซึ่ง EC ก็จะช่วยดูให้ว่า งานวิจัยนี้มีประโยชน์ คุ้มค่าที่จะทำและไม่ก่ออันตรายต่ออาสาสมัคร
(ป.ล. ไม่ก่ออันตราย แต่มีความเสี่ยงนะฮะ...... EC ก็คือ EC พิจารณาบนหอคอย แต่เวลาทำจริงๆ ไม่มีใครเขามีเดินดูนักวิจัยทำหรอกฮะว่าถูกต้องตามหลักที่คุณขอไว้หรือเปล่า?)

ข้อที่ (3) หลักความยุติธรรม (justice)
หมายถึง... การมีเกณฑ์คัดเลือกคนไข้เข้างานวิจัยอย่าง"ชัดเจน". "ไม่อคติ". และกระจายความเสี่ยง เช่น การซุ่ม การใช้โปรแกรมซุ่ม ฯลฯ
......
ตัวอย่างของการเลือก "คนไข้ทดลอง" แบบอคติ เช่น เราทดสอบยา A เพื่อจะดูประสิทธิภาพว่า รักษาโรค B ได้ดีแค่ไหน ถ้าเราอยากให้ผลออกมาดี เราก็คัดเอาเฉพาะคนไข้ที่ดูแลตัวเองดี มีอาการนิดๆ เท่านี้งานวิจัยก็ออกมาเป็นตามที่เราต้องแล้วพี่น้อง (ป.ล. นี่เป็นตัวอย่างที่ไม่ดีนะฮะ!!! ห้ามเอาไปทำตามเด็ดขาด!!!)
........
ข้อนี้สอนให้รู้ว่า... "ต่อให้เป็นงานวิจัยระดับนาๆ ชาติ ก็ควรที่จะพิจารณาหลายๆ รอบว่าน่าเชื่อถือหรือไม่? เพราะผลวิจัยมันเบี่ยงเบนกันได้ฮะพี่น้องฮะ =.=; "

......................................................
www.facebook.com/pages/หมอฮะ-เฮฮา/1457344274520883
"จริยธรรม" ของการทำวิจัยใน "คน"
"จริยธรรมการวิจัยในคน... เหรอ?
...ไม่เห็นจะเกี่ยวกับฉันเลย"
"ฉันไม่ใช่คนทำวิจัยนะ จะรู้ไปทำไม?"
.......
แต่เชื่อเถอะ!!! บางทีคุร หรือ ญาติของคุณ อาจตกเป็นหนูทดลองโดยไม่รู้ตัว!!!
เช่น กรณีที่แพทย์ หรือพยาบาล ที่แอบทำวิจัยในคนไข้โดยไม่ผ่านจริยธรรมมีอยู่จริง!!!!
(เดี๋ยวจะทยอยแอบเล่าให้ฟังนะฮะ^^)
........
สำหรับตอนนี้จะขอเล่าให้ฟังก่อนว่า.....
ในสมัยก่อนนั้น.... ไม่มีใคร หรือ องค์ใด กำหนดหรือควบคุมให้มี "จริยธรรมการวิจัยในคน"
หมอ หรือ พยาบาล หรือเจ้าหน้าที่คนไหนอยากทำ!..... ทำ!!!!
ยกตัวอย่างให้เห็นกันอย่างชัดๆ เลย คือ....
ในสมัยสงครามโลกครั้งที่ 2 หมอนาซี จับเชลยศึกมาทำการทดลองทางการแพทย์ เช่น จับนักโทษลงแช่ในน้ำแข็งแล้วดูความอึด หรือ จับนักโทษมาทำให้เป็นแผลเหมือนกับแผลของทหารออกศึกเพื่อแสวงหาวิธีการรักษา เป็นต้น
........
หมอนาซีทำวิจัยโดยไม่ได้ขอความยินยอม จากเชลยศึกแม้แต่น้อย....
เชลยบางคนตาย......
บางคนพิการตลอดชีวิต.....
บางคนแม้รอดชีวิต... แต่แผลในจิตใจอาจยากเกินกว่าจะรักษา...
ดังนั้น ในกรณีของนาซี จึงทำให้เกิด "The Nuremberg Code" หรือ กฎนูเรมเบิร์ก ซึ่งเป็นเกณฑ์จริยธรรมสากลสำหรับการวิจัยในมนุษย์ ที่มีขึ้นเป็นครั้งแรก
......
อ้างอิง : เอกสารประกอบการบรรยาย เรื่อง “History of research Ethics Origin of International Guidelines” โดย ชมรมจริยธรรมการวิจัยในคนแห่งประเทศไทย
ทีนี้ เรามาทำความรู้จัก "จริยธรรมการวิจัยในคน" ที่สำคัญ (เอาเฉพาะหลักๆ กันดีกว่านะฮะ^^)
ข้อที่ (1) หลักความเคารพในบุคคล ประกอบด้วย
1. 1 ต้องขอความยินยอมจากคนไข้ก่อนทำวิจัย ซึ่งการขอความยินยอมนั้นจะต้องไม่เป็นการบังคับ กดดัน คนไข้มีอิสระในการตัดสินใจ และคนไข้จะต้องรู้และเข้าใจ กระบวนการวิจัยทั้งหมดเสียก่อน ---->เพราะฉะนั้น ถ้านอนๆ อยู่ใน รพ. ดีๆ แล้วมีเจ้าหน้าที่ หรือบุคคลใดๆ มาขอให้เรา "ลงชื่อ" หรือ กระทำการใดๆ ที่นอกเหนือจากการรักษา "ถ้ายังไม่เข้าใจทะลุปรุโปร่ง ให้ถาม ถามจนเข้าใจ และเมื่อเข้าใจแล้ว.... เรายอมรับข้อตกลงนั้นได้หรือไม่?" เพราะในบางงานวิจัย... ผู้เข้าร่วมงานวิจัยจะต้องมาให้ข้อมูลกับแพทย์ผู้วิจัยเป็นระยะๆ. (คือ ต่อให้คุณหายดีแล้ว แต่ทีมวิจัยยังต้องการข้อมูลจากคุณ)..... ถ้าบ้านคนไข้อยู่ห่างจาก โรงพยาบาลสัก 100 กิโลเมตร เงินค่ารถค่าเรือก็ไม่ค่อยจะมี ต้องทำงงทำงาน ถ้ามีความลำบากก็ปฏิเสธไปเลยครับท่าน!!!! และไม่ต้องกลัวว่า "หมอจะโกรธ" "พยาบาลจะไม่พูดด้วย" เพราะในใบขอความยินยอมทุกฉบับระบุเอาไว้ว่า "หากท่านปฏิเสธการเข้าร่วม ก็จะไม่มีผลใดๆ ต่อการรักษา"
1.2 ต้องให้ความเป็นส่วนตัวกับ คนไข้. ----> ในส่วนนี้เป็นความตระหนักของผู้วิจัยเอง ที่จะต้องมีการจัดสถานที่ให้ผู้เข้าร่วมวิจัยรู้สึกว่าปลอดภัย เช่น จัดห้องตรวจร่างกายให้เหมาะสม. ถ้าเป็นการทำวิจัยในคนไข้โรคเอดส์ ก็อาจจะตั้งชื่อคลินิกให้เป็นรหัสลับ เช่น คลินิก LOVELY ก็ว่ากันไป
1.3 ต้องรักษาความลับ คือ ข้อมูลของคนไข้ทุกอย่างต้องอยู่ในที่ปิดล็อก เข้าถึงยาก ---> อย่างที่บอกกันหล่ะฮะ... การวิจัยทางการแพทย์จริงๆ พวกไข้ หวัด ธรรมดาๆ เขาไม่ทำกันหรอกฮะ... =.=; .... ส่วนใหญ่ที่เขาจะทำ คือ เป็นโรคร้ายแรง ไม่มีวิธีการรักษาและป้องกัน แพร่กระจายเชื้อได้ง่าย ดังนั้น หมอ พยาบาล หรือเจ้าหน้าที่ที่ทำวิจัย จะต้อง "รักษาข้อมูลของคนไข้" อย่างดีที่สุด เพราะถ้าข้อมูลเหล่านี้หลุดออกไปจะทำให้ส่งผลกระทบต่อคนไข้ เช่น อาจจะถูกให้ออกจากงาน เพราะป่วยเป็นโรคที่สังคมรังเกียจ ฯลฯ
1.4 คำนึงกลุ่มเปราะบาง. กลุ่มเปราะบาง คือ กลุ่มที่ไร้อำนาจในการปกป้องตนเอง. หรืออ่อนไหวทางสังคมเช่น. เด็กกำพร้า. หญิงตั้งครรภ์ไม่พร้อม. รักร่วมเพศ นักเรียน ทหารตำรวจ ----> กลุ่มเหล่านี้จะต้องให้การปกป้องทางด้านจริยธรรมเป็นพิเศษ
ข้อที่ (2) หลักคุณประโยชน์ ไม่ก่ออันตราย
แพทย์ผู้ทำวิจัยจะต้องชั่งน้ำหนักระหว่าง...
"ผลประโยชน์" ที่เกิดขึ้น กับ "ความเสี่ยง" ที่ส่งผลต่ออาสาสมัคร
........
หากความเสี่ยงมีมากกว่า..... งานวิจัยชิ้นนั้นจะไม่สามารถทำได้....
......
ก่อนที่แพทย์และทีมวิจัยจะทำการวิจัยใดๆ จะต้องส่ง "เค้าโครงร่างงานวิจัย" หรือ "proposal" ให้ EC หรือ คณะกรรมการจริยธรรมการวิจัยในคน พิจารณาก่อน ซึ่ง EC ก็จะช่วยดูให้ว่า งานวิจัยนี้มีประโยชน์ คุ้มค่าที่จะทำและไม่ก่ออันตรายต่ออาสาสมัคร
(ป.ล. ไม่ก่ออันตราย แต่มีความเสี่ยงนะฮะ...... EC ก็คือ EC พิจารณาบนหอคอย แต่เวลาทำจริงๆ ไม่มีใครเขามีเดินดูนักวิจัยทำหรอกฮะว่าถูกต้องตามหลักที่คุณขอไว้หรือเปล่า?)
ข้อที่ (3) หลักความยุติธรรม (justice)
หมายถึง... การมีเกณฑ์คัดเลือกคนไข้เข้างานวิจัยอย่าง"ชัดเจน". "ไม่อคติ". และกระจายความเสี่ยง เช่น การซุ่ม การใช้โปรแกรมซุ่ม ฯลฯ
......
ตัวอย่างของการเลือก "คนไข้ทดลอง" แบบอคติ เช่น เราทดสอบยา A เพื่อจะดูประสิทธิภาพว่า รักษาโรค B ได้ดีแค่ไหน ถ้าเราอยากให้ผลออกมาดี เราก็คัดเอาเฉพาะคนไข้ที่ดูแลตัวเองดี มีอาการนิดๆ เท่านี้งานวิจัยก็ออกมาเป็นตามที่เราต้องแล้วพี่น้อง (ป.ล. นี่เป็นตัวอย่างที่ไม่ดีนะฮะ!!! ห้ามเอาไปทำตามเด็ดขาด!!!)
........
ข้อนี้สอนให้รู้ว่า... "ต่อให้เป็นงานวิจัยระดับนาๆ ชาติ ก็ควรที่จะพิจารณาหลายๆ รอบว่าน่าเชื่อถือหรือไม่? เพราะผลวิจัยมันเบี่ยงเบนกันได้ฮะพี่น้องฮะ =.=; "
......................................................
www.facebook.com/pages/หมอฮะ-เฮฮา/1457344274520883